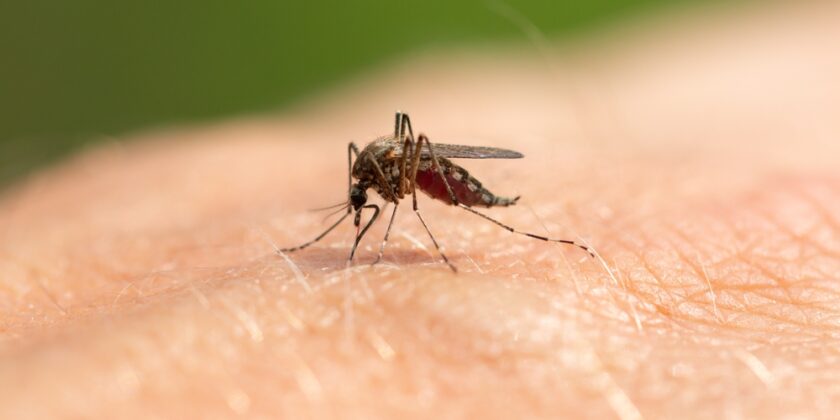
Malaria zählt weltweit zu den gefährlichsten Infektionskrankheiten, doch moderne Medizin und Präventionsmaßnahmen haben die Risiken deutlich verändert. Die Krankheit betrifft noch immer Millionen von Menschen in tropischen und subtropischen Regionen, verursacht durch einzellige Parasiten, die über die Anopheles-Mücke übertragen werden. Etwa 600.000 Menschen sterben jährlich an Malaria – ein Wert, der ihre anhaltende Bedrohung zeigt, aber auch den Fortschritt im Kampf gegen sie verdeutlicht.
Wer die tatsächliche Gefahr verstehen will, muss mehr wissen als bloße Zahlen. Entscheidend sind regionale Unterschiede, der Zugang zu medizinischer Versorgung und die Wirksamkeit moderner Medikamente. In Afrika südlich der Sahara bleibt Malaria eine der führenden Todesursachen, während sie in Europa – Jahrzehnte nach der Ausrottung – praktisch keine akute Gefahr mehr darstellt.
Dieses Thema verbindet Medizin, Statistik und globale Entwicklung. Es zeigt, wie eng Krankheit, Armut und Klima zusammenhängen und welche Maßnahmen Leben retten können. Wer die wichtigsten Daten, Risikofaktoren und Fortschritte kennt, versteht, warum Malaria trotz aller Bemühungen noch immer nicht besiegt ist.
Was ist Malaria? Definition und Übertragungswege
Malaria ist eine parasitäre Infektionskrankheit, die durch einzellige Erreger der Gattung Plasmodium verursacht und fast ausschließlich durch den Stich bestimmter Stechmücken übertragen wird. Sie tritt vorwiegend in tropischen und subtropischen Regionen auf, in denen Wärme und Feuchtigkeit die Ausbreitung der Mücken begünstigen.
Ursachen und Erreger
Ursache der Erkrankung sind Parasiten der Gattung Plasmodium. Fünf Arten infizieren den Menschen: P. falciparum, P. vivax, P. ovale, P. malariae und P. knowlesi. Die gefährlichste Form verursacht P. falciparum, da sie unbehandelt häufig zu schweren Komplikationen wie Hirnmalaria führen kann.
Nach der Übertragung gelangen die Parasiten über den Blutkreislauf in die Leber. Dort vermehren sie sich zunächst unbemerkt und infizieren anschließend die roten Blutkörperchen. Diese Zyklen lösen periodische Fieberschübe aus.
Malaria zählt zu den bedeutendsten Infektionskrankheiten weltweit. Nach Schätzungen der WHO erkranken jedes Jahr Hunderte Millionen Menschen. Die Krankheitslast konzentriert sich auf Regionen mit begrenztem Zugang zu medizinischer Versorgung und Präventionsmaßnahmen.
Wichtige Erreger und Eigenschaften:
| Erregerart | Krankheitsverlauf | Geografische Verbreitung |
|---|---|---|
| P. falciparum | schwer, oft lebensbedrohlich | Afrika, Südostasien |
| P. vivax | milder, Rückfälle möglich | Asien, Lateinamerika |
| P. ovale | ähnlich vivax, selten | Westafrika |
| P. malariae | chronisch, mild | weltweit vereinzelt |
| P. knowlesi | zoonotisch, variabel | Südostasien |
Übertragung durch Mücken
Die Übertragung erfolgt durch den Stich infizierter Anopheles-Weibchen, die vor allem in der Dämmerung und nachts aktiv sind. Sie nehmen beim Blutsaugen Parasiten aus dem Blut infizierter Personen auf. In der Mücke reifen die Erreger weiter und gelangen beim nächsten Stich in den Blutkreislauf eines neuen Wirts.
Annonheles-Mücken benötigen stehendes Wasser zur Fortpflanzung. Daher steigt das Infektionsrisiko in Gebieten mit offenen Wasserquellen, fehlender Kanalisation oder nach starken Regenfällen.
Infektionen von Mensch zu Mensch ohne Mückenstich kommen nur selten vor, beispielsweise durch Bluttransfusionen oder bei der Geburt. Schutzmaßnahmen wie Insektizidnetze, Repellents und regelmäßige Prophylaxe spielen eine zentrale Rolle in der Prävention.
Risikogebiete weltweit
Malaria ist in mehr als 100 Ländern verbreitet, vor allem in Afrika südlich der Sahara, Süd- und Südostasien, Ozeanien sowie zentralen Teilen Südamerikas. Rund 90 % aller Todesfälle treten nach WHO-Daten in Afrika auf, hauptsächlich durch P. falciparum.
Das Risiko hängt stark von Klima, Mückenart und Gesundheitsversorgung ab. In Höhenlagen über 1500 Metern oder in trockenen Regionen ist das Infektionsrisiko meist gering.
Reisende in Endemiegebiete sollten sich über aktuelle Karten und saisonale Schwankungen informieren. Für sie empfiehlt sich je nach Region eine medikamentöse Prophylaxe. Auch verbesserte Hygiene, Abwasserentsorgung und Mückenbekämpfung haben sich als wirksame Strategien zur Reduktion der Krankheitsfälle erwiesen.
Aktuelle Sterberaten und globale Fallzahlen
Malaria bleibt eine der häufigsten und tödlichsten Infektionskrankheiten der Tropen. Jährlich betrifft sie Millionen Menschen, vor allem in Afrika südlich der Sahara, wo die Krankheitslast am größten ist. Trotz globaler Fortschritte stagniert der Rückgang von Infektionen und Todesfällen in den letzten Jahren zunehmend.
Statistische Daten zu Todesfällen
Laut dem World Malaria Report 2024 der Weltgesundheitsorganisation (WHO) kam es im Jahr 2023 weltweit zu etwa 263 Millionen Malariafällen. Die Zahl der Todesfälle lag bei rund 597.000, nahezu unverändert im Vergleich zu 2022. Diese Zahlen zeigen, dass sich der weltweite Kampf gegen die Krankheit zwar stabilisiert hat, aber keine deutliche Reduktion mehr erzielt wurde.
Seit dem Jahr 2000 konnten durch Präventionsmaßnahmen wie Insektizidnetze und verbesserte Diagnostik laut WHO über 12 Millionen Todesfälle verhindert werden. Dennoch sterben weiterhin fast 1.600 Menschen täglich, häufig aus vermeidbaren Gründen wie mangelnder Gesundheitsversorgung und verzögerter Behandlung.
| Jahr | Geschätzte Fälle (Mio.) | Todesfälle (Tsd.) |
|---|---|---|
| 2022 | 252 | 596 |
| 2023 | 263 | 597 |
Diese Daten verdeutlichen die Notwendigkeit, bestehende Maßnahmen zu verstärken und Anpassungen an neue Herausforderungen wie Insektenresistenzen vorzunehmen.
Geografische Verteilung der Sterblichkeit
Die überwiegende Mehrheit der Malaria-Todesfälle tritt in Afrika südlich der Sahara auf. Etwa 95 % aller Infektionen und 96 % der Todesfälle wurden 2023 auf diesem Kontinent registriert. Besonders stark betroffen sind Länder wie Nigeria, die Demokratische Republik Kongo, Uganda und Mosambik.
In anderen Weltregionen, darunter Südostasien und Teile Lateinamerikas, ist die Belastung niedriger, doch das Risiko bleibt vor allem in ländlichen Gebieten hoch. Regionale Unterschiede spiegeln den Zugang zu Gesundheitsdiensten, die Verfügbarkeit von Medikamenten und den Grad der Mückenkontrolle wider.
Trotz gezielter Programme kommt es immer wieder zu Rückschlägen. Klimafaktoren wie steigende Temperaturen und häufigere Niederschläge können die Ausbreitung des Erregers Plasmodium fördern und neue Risikogebiete entstehen lassen.
Besonders betroffene Altersgruppen
Kinder unter fünf Jahren sind weiterhin die am stärksten gefährdete Gruppe. Nach Angaben der WHO entfielen etwa 80 % der Malaria-Todesfälle im Jahr 2023 auf diese Altersgruppe. Ihr Immunsystem ist noch nicht vollständig entwickelt, was zu schweren Krankheitsverläufen führt.
Schwangere Frauen zählen ebenfalls zu den Hochrisikogruppen. Eine Infektion kann Komplikationen wie Frühgeburten oder niedriges Geburtsgewicht auslösen. In betroffenen Regionen werden daher prophylaktische Behandlungen während der Schwangerschaft empfohlen.
Ältere Kinder und Erwachsene entwickeln mit der Zeit eine gewisse Teilimmunität, die schwere Verläufe seltener macht, doch sie bleiben Überträger der Krankheit. Eine konsequente Prävention und regelmäßige Behandlung sind daher essenziell, um sowohl individuelle Risiken als auch die weitere Ausbreitung einzudämmen.
Symptome und Krankheitsverlauf von Malaria
Malaria zeigt ein breites Spektrum an Krankheitszeichen, die von milden Fieberschüben bis zu schweren, lebensbedrohlichen Komplikationen reichen können. Der Verlauf hängt stark von der Plasmodienart, dem Immunstatus der betroffenen Person und der Schnelligkeit der Behandlung ab.
Frühe und fortgeschrittene Symptome
Die ersten Beschwerden treten meist 7 bis 14 Tage nach dem Stich einer infizierten Anopheles-Mücke auf. Zu Beginn zeigen sich unspezifische Symptome, ähnlich wie bei einer Grippe:
- Fieber und Schüttelfrost
- Kopfschmerzen
- Muskel- und Gliederschmerzen
- Abgeschlagenheit
Im Verlauf können periodische Fieberschübe mit Temperaturen über 40 °C auftreten. Diese folgen typischerweise einem Zyklus aus Kälte-, Fieber- und Schwitzphase, der durch den Lebenszyklus der Plasmodien im Blut bestimmt wird. Ohne Behandlung verschwinden die Symptome mitunter für kurze Zeit, bevor sie erneut einsetzen.
Schwere Verlaufsformen, insbesondere durch Plasmodium falciparum, können sich schnell entwickeln. Betroffene leiden dann unter anhaltendem Fieber, Erbrechen, Durchfall und Bewusstseinsstörungen. Diese Stadien erfordern ärztliche Behandlung, um Komplikationen zu verhindern.
Komplikationen und Risiken
Die gefährlichste Form, Malaria tropica, kann innerhalb weniger Tage lebensbedrohlich werden. Ursachen sind eine hohe Parasitenlast und die Schädigung roter Blutkörperchen. In schweren Fällen kommt es zu Anämie, Nierenversagen oder Lungenödem.
Besonders gefährdet sind Kinder unter fünf Jahren, Schwangere sowie Personen ohne vorherige Immunität. Ein zerebrales Krankheitsbild, die sogenannte Hirnmalaria, führt zu Krampfanfällen oder Koma. Ohne rechtzeitige Therapie endet sie häufig tödlich.
Eine tabellarische Übersicht typischer Komplikationen:
| Komplikation | Hauptursache | Folgen |
|---|---|---|
| Hirnmalaria | P. falciparum | Koma, neurologische Defizite |
| Anämie | Zerstörung von Erythrozyten | Schwäche, Sauerstoffmangel |
| Akutes Nierenversagen | Flüssigkeitsmangel, Parasitenlast | Reduzierte Harnproduktion |
| Lungenödem | Kapillarschädigung | Atemnot, Hypoxie |
Diagnosemöglichkeiten
Die Diagnose erfolgt durch mikroskopischen Bluttest, bei dem die Parasiten direkt im Blutausstrich sichtbar gemacht werden. Dies gilt weiterhin als Goldstandard. Ergänzend kommen Schnelltests (Rapid Diagnostic Tests, RDTs) zum Einsatz, die bestimmte Antigene nachweisen und in tropischen Regionen breite Anwendung finden.
Bei unklaren Fällen hilft die Polymerase-Kettenreaktion (PCR), um die Plasmodienart präzise zu bestimmen. Wichtig ist die zeitnahe Diagnosestellung, da die Behandlungschancen mit jeder Stunde abnehmen.
Ärzte achten auch auf klinische Hinweise wie Fieberschwankungen nach Reisen in Endemiegebiete. Eine Kombination aus Reiseanamnese, klinischem Bild und Labortests sichert die Diagnose und verhindert Fehldiagnosen mit ähnlichen Krankheiten wie Dengue oder Typhus.
Risikofaktoren und besonders gefährdete Gruppen
Das Risiko, an Malaria zu erkranken oder schwer zu erleiden, hängt von Alter, Immunstatus, Schwangerschaft und bisheriger Exposition ab. Besonders Menschen ohne ausreichende Immunität oder mit physiologischen Belastungen reagieren empfindlicher auf die Infektion und entwickeln häufiger schwerwiegende Krankheitsverläufe.
Kinder und schwangere Frauen
Kleinkinder in Malaria-Endemiegebieten tragen die höchste Krankheits- und Sterblichkeitslast. Ihr Immunsystem ist noch nicht vollständig entwickelt, und sie besitzen keine erworbene Teilimmunität. Kinder unter fünf Jahren erleiden häufiger schwere Verläufe wie zerebrale Malaria oder schwere Anämie, die unbehandelt tödlich enden können.
Schwangere Frauen gehören ebenfalls zu einer Hochrisikogruppe. Die hormonellen und immunologischen Veränderungen während der Schwangerschaft erhöhen die Anfälligkeit für Malaria. Plasmodium falciparum kann sich in der Plazenta anlagern, was zu Fehlgeburten, Frühgeburten oder niedrigem Geburtsgewicht führt. Wiederholte Infektionen können zudem die mütterliche Blutarmut verstärken und das Sterberisiko für Mutter und Kind erhöhen.
Risikofaktoren im Überblick:
| Gruppe | Hauptgefahren | Folgen |
|---|---|---|
| Kinder <5 Jahre | Unvollständige Immunität | Schwere Anämie, Koma, Tod |
| Schwangere | Veränderungen von Immun- und Hormonsystem | Frühgeburt, Plazentamalaria, Anämie |
Menschen mit geschwächtem Immunsystem
Personen mit geschwächtem Immunsystem, etwa durch HIV-Infektion, chronische Erkrankungen oder bestimmte Therapien, haben ein deutlich erhöhtes Risiko für schwere Malariaverläufe. Das Immunsystem kann die Ausbreitung der Parasiten in Leber und Blut nicht effektiv begrenzen, was zu höheren Parasitendichten führt.
Auch ältere Menschen zählen oft zu dieser Gruppe, da ihre Immunabwehr altersbedingt weniger wirksam arbeitet. Komplikationen wie akutes Nierenversagen oder Lungenödem treten bei ihnen häufiger auf.
Besonders bei gleichzeitigen Infektionen, etwa Tuberkulose oder HIV, verschlechtert sich der Verlauf. Eine Kombinationstherapie zur Behandlung von Malaria und bestehenden Grunderkrankungen erfordert medizinische Überwachung, da Arzneimittelinteraktionen häufig sind.
Reisende und Nicht-Immune
Reisende aus malariafreien Regionen besitzen keine natürliche oder erworbene Immunität gegen die Erreger. Schon ein einzelner Mückenstich kann bei ihnen eine Infektion auslösen. Ohne vorbeugende Maßnahmen wie Moskitonetze, Insektenschutz und Chemoprophylaxe steigt das Risiko erheblich.
Kurzzeitreisende unterschätzen häufig die Gefahr, insbesondere in Ländern mit nur saisonalem Vorkommen. Doch auch dort kommt es regelmäßig zu Infektionen. Nicht-immune Erwachsene entwickeln oft schwere Symptome schon nach kurzer Zeit, da ihr Körper den Parasiten unbekannt ist.
Für Langzeitaufenthalte oder beruflich bedingte Reisen in Endemiegebiete empfiehlt sich eine ärztliche Beratung vor der Abreise. Die Wahl des geeigneten Medikaments und konsequente Expositionsprophylaxe bleiben entscheidend, um Erkrankungen und lebensbedrohliche Komplikationen zu vermeiden.
Effektivität von Prävention und Behandlung
Malaria kann durch gezielte Maßnahmen weitgehend verhindert und bei rechtzeitiger Diagnose effektiv behandelt werden. Der Erfolg hängt von der konsequenten Umsetzung der Prophylaxe, dem schnellen Therapiebeginn sowie dem Umgang mit zunehmenden Resistenzen ab.
Präventive Maßnahmen und Prophylaxe
Die Prävention stützt sich auf Mückenschutz und medikamentöse Prophylaxe. Physische Maßnahmen wie Moskitonetze, Schutzkleidung und Mückensprays senken das Risiko von Stichen erheblich. In tropischen Gebieten gelten imprägnierte Netze als eine der wirksamsten Schutzstrategien, insbesondere für Kinder und Schwangere.
Chemoprophylaktische Mittel wie Atovaquon/Proguanil, Doxycyclin oder Mefloquin verhindern, dass sich der Erreger nach einer Infektion in der Leber oder im Blut weiterentwickelt. Die Wahl des Medikaments hängt vom Reiseziel und der dort vorherrschenden Resistenzlage ab.
Neue Ansätze, darunter die Malaria‑Impfung RTS,S/AS01, zeigen in Studien eine signifikante Reduktion schwerer Krankheitsverläufe bei Kindern in Afrika. Dennoch bleibt die Kombination aus Impfung, Mückenschutz und Prophylaxe entscheidend für den individuellen und öffentlichen Schutz.
Verfügbare Therapien
Die Behandlung erfolgt je nach Erregertyp, Krankheitsverlauf und Region. Bei unkomplizierten Fällen wird meist eine Kombinationstherapie mit Artemisinin-basierten Kombinationspräparaten (ACTs) eingesetzt. Diese Wirkstoffe töten den Parasiten schnell ab und verhindern Rückfälle.
Schwere Verlaufsformen, etwa verursacht durch Plasmodium falciparum, erfordern eine intravenöse Therapie, oft mit Artesunat. Die Behandlung sollte in medizinisch überwachten Einrichtungen erfolgen, da Komplikationen wie Anämie oder Organschäden rasch auftreten können.
Unterstützende Maßnahmen, z. B. Flüssigkeitszufuhr und Behandlung von Begleitinfektionen, erhöhen die Überlebenschance deutlich. Eine frühzeitige Diagnose mittels Schnelltest oder Blutausstrich bleibt entscheidend für Therapieerfolg und Eindämmung weiterer Infektionen.
Einfluss von Resistenzen auf die Behandlung
Resistenzen stellen eine wachsende Herausforderung dar. In einigen Regionen Südostasiens zeigen Parasiten verminderte Empfindlichkeit gegenüber Artemisinin und seinen Partnerwirkstoffen. Das erschwert die Behandlung und verlängert Krankheitsverläufe.
Faktoren wie unvollständige Therapien, gefälschte Medikamente und unkontrollierte Selbstmedikation beschleunigen diese Entwicklung. Die Überwachung resistenter Stämme durch Gesundheitsbehörden ermöglicht es, Behandlungsprotokolle gezielt anzupassen.
Forschungsteams entwickeln neue Kombinationen, etwa mit Piperaquin oder Lumefantrin, um die Wirksamkeit zu erhalten. Eine langfristige Bekämpfung der Malaria hängt daher stark von der kontinuierlichen Anpassung der Behandlungsstrategien und dem globalen Zugang zu wirksamen Medikamenten ab.
Historische Entwicklung der Malaria-Sterberaten
Malaria hat über Jahrtausende hinweg große Unterschiede in Verbreitung, Krankheitsschwere und Sterblichkeit gezeigt. Veränderungen in Klima, Besiedlung, medizinischem Wissen und globaler Zusammenarbeit beeinflussten, wie stark die Krankheit in verschiedenen Epochen Menschenleben forderte.
Veränderungen im Zeitverlauf
Frühe schriftliche Aufzeichnungen aus Ägypten, China und Griechenland beschreiben fieberhafte Erkrankungen, die heute als Malaria erkannt werden. In Europa blieb die Krankheit bis ins 19. Jahrhundert hinein verbreitet, bevor gezielte Entwässerungsprojekte und bessere Hygiene ihre Verbreitung eindämmten.
Ein drastischer Rückgang der Sterberaten setzte im 20. Jahrhundert mit der Entdeckung des Erregers Plasmodium und der Einführung von Medikamenten wie Chloroquin ein. Mitte des Jahrhunderts führten Insektizide wie DDT und flächendeckende Präventionskampagnen zu kurzfristig deutlich sinkenden Fallzahlen.
Seit den 1980er-Jahren stiegen die Todesfälle in vielen Regionen jedoch erneut an, ausgelöst durch Resistenz gegen Medikamente und Insektizide. Nach Angaben der WHO kam es im Jahr 2023 zu rund 263 Millionen Erkrankungen und etwa 597 000 Todesfällen, wovon rund 95 % in Afrika südlich der Sahara auftraten.
| Zeitraum | Geschätzte Todesfälle pro Jahr | Hauptursachen für Veränderungen |
|---|---|---|
| 1900–1950 | >1 Million | Koloniale Infrastruktur, erste Therapien |
| 1950–1980 | <500 000 | DDT, Gesundheitskampagnen |
| 1980–2000 | ~1 Million | Resistenzprobleme |
| 2000–2023 | 600 000–700 000 | Impfprogramme, verbesserte Prävention |
Bedeutung internationaler Initiativen
Globale Strategien beeinflussten die Malaria-Sterblichkeit entscheidend. Die WHO-Kampagne von 1955 zielte auf Ausrottung durch koordinierte Insektenbekämpfung und Medikamenteneinsatz, erreichte jedoch nur begrenzte Erfolge in tropischen Regionen.
Im Jahr 2015 setzte die WHO mit der „Global Technical Strategy for Malaria 2016–2030“ neue Ziele: eine Senkung der weltweiten Fallzahlen um mindestens 90 % und die Eliminierung der Krankheit in 35 Ländern. Programme wie Roll Back Malaria und öffentlich-private Fonds finanzierten Millionen Moskitonetze und Behandlungszentren.
Nach WHO-Schätzungen wurden seit 2000 etwa 2,2 Milliarden Malaria-Fälle verhindert. Besonders Fortschritte bei Diagnosetests, Impfstoffen und Insektizidnetzen tragen dazu bei, die globale Sterblichkeit langfristig zu senken, auch wenn Erfolge regional stark variieren.
Wirtschaftliche und gesellschaftliche Auswirkungen
Malaria verursacht in vielen Ländern Afrikas, Asiens und Lateinamerikas erhebliche wirtschaftliche Verluste. Die Krankheit belastet sowohl staatliche Gesundheitssysteme als auch die finanzielle Stabilität einzelner Familien und ganzer Gemeinschaften.
Kosten für Gesundheitssysteme
In Ländern mit hoher Malariabelastung entstehen jedes Jahr enorme öffentliche Ausgaben. Krankenhäuser müssen zusätzliche Medikamente, Diagnostik und Personal bereitstellen. Laut Daten internationaler Gesundheitsorganisationen entfallen in manchen Staaten bis zu 40 % der Gesundheitsausgaben auf Malariabehandlung und Prävention.
Diese hohen Kosten verringern die Ressourcen für andere wichtige Bereiche wie Impfprogramme oder Müttergesundheit. Auch internationale Hilfsprogramme investieren Milliardenbeträge jährlich in Moskitonetze, Sprühkampagnen und Forschung zu Impfstoffen.
Ein weiterer Faktor sind Produktivitätsverluste im Gesundheitssektor. Arbeitsausfälle von medizinischem Personal während Malariawellen können die Versorgung zusätzlich verschlechtern. Eine Tabelle verdeutlicht typische Kostenbestandteile:
| Kostenbereich | Beispielhafte Ausgabenanteile |
|---|---|
| Medikamente und Diagnostik | 30–40 % |
| Prävention (Netze, Sprühen) | 25 % |
| Krankenhausaufenthalte | 20 % |
| Verwaltung und Schulungen | 15 % |
Auswirkungen auf betroffene Familien
Malaria trifft besonders einkommensschwache Familien hart. Jeder Krankheitsfall führt zu direkter finanzieller Belastung durch Behandlungskosten und indirekten Verlusten durch Arbeitsausfall. In ländlichen Regionen, etwa in Westafrika, bedeutet das oft den Wegfall des Haupteinkommens für Tage oder Wochen.
Kinder sind besonders gefährdet. Wenn sie erkranken, fehlen sie in der Schule, was langfristig die Bildungschancen und das Familieneinkommen beeinträchtigt. Eltern müssen häufig Pflegezeiten organisieren oder zusätzliche Hilfe bezahlen.
In manchen Dörfern führen wiederkehrende Malariawellen zu geringeren Ernten, da Arbeitskräfte fehlen. Dadurch steigt die Abhängigkeit von externer Unterstützung. Solche Entwicklungen zeigen, dass Malaria nicht nur ein medizinisches, sondern auch ein sozioökonomisches Problem darstellt.
Zukunftsausblick: Trends und Herausforderungen
Die weltweite Malariabekämpfung verändert sich durch neue Technologien und Kooperationen deutlich. Fortschritte in der Impfstoffentwicklung und zielgerichtete Bekämpfungsmaßnahmen in Hochrisikoregionen gewinnen an Bedeutung, während langfristige Ansätze stärker auf Nachhaltigkeit und Infrastruktur setzen.
Innovationen bei Impfstoffen
Seit der Einführung des RTS,S/AS01-Impfstoffs (Mosquirix) im Jahr 2021 und der Zulassung des R21/Matrix-M-Impfstoffs im Jahr 2023 haben sich neue Möglichkeiten eröffnet, die Sterbezahlen bei Kindern in Afrika zu senken. Beide Vakzine basieren auf unterschiedlichen Plattformen, doch teilen sie das Ziel, das Risiko schwerer Krankheitsverläufe deutlich zu reduzieren.
Forscher arbeiten an mRNA-basierten Ansätzen, um die Wirksamkeit zu erhöhen und Produktionsprozesse zu beschleunigen. Diese Technologien versprechen flexiblere Anpassungen an unterschiedliche Plasmodium-Stämme. Auch Kombinationen mit genetisch veränderten Mücken, die keine Erreger weitergeben, werden in Testprojekten geprüft.
Eine Übersicht aktueller Entwicklungen:
| Impfstofftyp | Entwickler | Status 2025 | Geschätzte Wirksamkeit |
|---|---|---|---|
| RTS,S/AS01 | GSK / PATH | Breite Einführung in Afrika | ca. 30–40 % |
| R21/Matrix-M | Oxford University / Serum Institute | WHO-Empfehlung seit 2023 | ca. 60–75 % |
| mRNA-Kandidaten | Verschiedene Forschungsgruppen | Klinische Tests Phase II | Ziel >80 % |
Diese Fortschritte zeigen, dass Impfstoffe künftig eine stabilere Basis im Kampf gegen Malaria bilden könnten, vorausgesetzt, sie werden flächendeckend verfügbar und kostengünstig.
Langfristige Strategien zur Bekämpfung
Neben Impfstoffen bleibt der strukturelle Ansatz entscheidend. Länder mit hoher Übertragungsrate investieren zunehmend in Infrastrukturprojekte, wie verbesserte Gesundheitsstationen, digitale Diagnosesysteme und gezielte Verteilung von Insektizid-vernetzten Moskitonetzen (ITNs).
Wichtige Strategien umfassen:
- Frühwarnsysteme durch KI-gestützte Datenanalyse
- Resistenzmanagement gegen Insektizide und Medikamente
- Regionale Partnerschaften zur gemeinsamen Überwachung von Ausbrüchen
Schätzungen zeigen, dass jährliche Investitionen von über 6 Milliarden US-Dollar nötig sind, um nachhaltige Fortschritte zu erzielen. Internationale Programme wie „Roll Back Malaria“ oder die „Global Malaria Eradication Agenda“ fördern Projekte, die lokale Kapazitäten stärken und Schulungen für medizinisches Personal ausweiten.
Langfristig wird der Erfolg davon abhängen, wie gut Wissenschaft, Finanzierung und Bildung ineinandergreifen – besonders in ländlichen Regionen, wo der Zugang zu Diagnose und Behandlung weiterhin eingeschränkt ist.