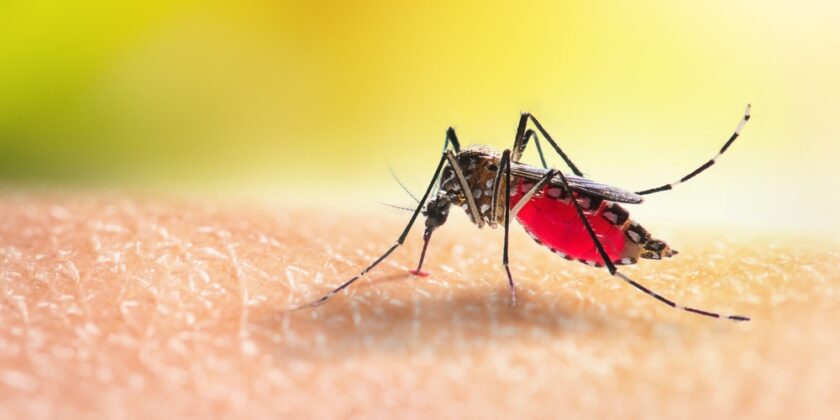
Tropenkrankheiten wie Malaria, Dengue und Zika gehören zu den häufigsten Infektionen, die durch Mückenstiche übertragen werden. Trotz ähnlicher Symptome unterscheiden sich ihre Erreger, Verläufe und gesundheitlichen Risiken deutlich. Wer ihre Unterschiede kennt, kann Symptome schneller einordnen und die richtige Behandlung oder Prävention wählen.
Während Malaria durch Parasiten der Gattung Plasmodium ausgelöst wird, sind Dengue und Zika Virusinfektionen, die durch Aedes-Mücken übertragen werden. Diese Unterschiede beeinflussen nicht nur die Diagnose, sondern auch die wirksamen Behandlungsstrategien. Der Vergleich zeigt, warum selbst geübte Tropenreisende und Fachleute genau hinsehen müssen, um die Krankheiten auseinanderzuhalten.
Im weiteren Verlauf geht es um die wesentlichen Unterschiede, typische Symptome, Diagnoseverfahren sowie die jeweiligen Risiken und Komplikationen. Der Überblick hilft, aktuelle Herausforderungen globaler Gesundheitsprojekte besser zu verstehen und praktische Maßnahmen zur Vorbeugung gezielt anzuwenden.
Malaria, Dengue und Zika: Grundlegende Unterschiede
Diese drei Krankheiten gehören zu den weltweit bedeutendsten durch Mücken übertragenen Infektionen. Sie unterscheiden sich in ihren Erregern, geografischen Schwerpunkten und der Beziehung zwischen Mensch, Mücke und Krankheitserreger.
Erreger und Übertragungswege
Malaria wird durch Plasmodium-Parasiten verursacht, von denen es mehrere Arten gibt, darunter P. falciparum und P. vivax. Die Übertragung erfolgt durch den Stich einer infizierten Anopheles-Mücke, die meist in der Dämmerung oder nachts sticht.
Dengue und Zika entstehen hingegen durch Viren der Familie Flaviviridae, die von Aedes-Mücken (v. a. Aedes aegypti und Aedes albopictus) übertragen werden. Diese Mücken sind vor allem tagaktiv, was das Infektionsrisiko tagsüber erhöht.
Die Erreger zeigen deutliche biologische Unterschiede: Während Plasmodium einen komplexen Lebenszyklus mit Vermehrung im Blut und in der Leber hat, reproduzieren sich Dengue- und Zika-Viren ausschließlich innerhalb von Zellen. Diese Unterschiede beeinflussen auch die Therapie – bei Malaria kommen antiparasitäre Medikamente zum Einsatz, während Dengue und Zika nur symptomatisch behandelt werden.
Geographische Verbreitung
Malaria tritt hauptsächlich in tropischen und subtropischen Regionen Afrikas, Südostasiens und Südamerikas auf, wobei Afrika den größten Krankheitsanteil trägt. Sie ist eng an Gebiete mit warmem Klima, stehenden Gewässern und geeigneten Anopheles-Mücken gebunden.
Dengue findet sich überwiegend in städtischen und halbstädtischen Gebieten der Tropen und Subtropen. Besonders häufig kommen Ausbrüche in Südostasien, Lateinamerika und zunehmend im Mittelmeerraum vor.
Das Zika-Virus hat sich seit den 2010er-Jahren von Afrika und Asien nach Süd- und Mittelamerika ausgebreitet. Es zeigt ähnliche ökologische Bedingungen wie Dengue, kann sich jedoch schneller in urbanen Räumen etablieren. Klimatische Veränderungen und zunehmende Mobilität fördern die Ausbreitung aller drei Erkrankungen in bislang nicht betroffene Regionen.
Wirtsspezifität
Malaria betrifft hauptsächlich den Menschen sowie einige Primatenarten, wobei der Mensch der wichtigste Wirt ist. Für die Übertragung ist eine infizierte Anopheles-Mücke zwingend erforderlich.
Dengue-Viren zirkulieren fast ausschließlich zwischen Mensch und Mücke, was ihre Kontrolle in dicht besiedelten Gebieten schwierig macht. Menschen fungieren gleichzeitig als Wirt und Virusquelle.
Das Zika-Virus zeigt eine breitere Wirtsspanne. Neben Menschen können auch Affen und einige andere Säugetiere infiziert werden. Eine Besonderheit ist die menschliche Übertragung ohne Vektor, etwa durch sexuellen Kontakt oder von der Mutter auf das ungeborene Kind. Diese Eigenschaften machen Zika epidemiologisch komplexer als die beiden anderen Krankheiten.
Symptome im Vergleich
Malaria, Dengue und Zika zeigen sich oft mit grippeähnlichen Beschwerden, unterscheiden sich jedoch deutlich in Verlauf, Schwere und typischen Merkmalen. Fieber tritt bei allen drei Infektionen häufig auf, doch Begleitsymptome wie Schüttelfrost, Hautausschlag oder Gelenkschmerzen geben wichtige Hinweise auf die zugrunde liegende Krankheit.
Typische Anzeichen bei Malaria
Malaria verläuft meist in Fieberschüben, die regelmäßig auftreten. Diese Schübe gehen mit starkem Schüttelfrost, Schweißausbrüchen und Kopfschmerzen einher. Die Ursache liegt in der zyklischen Freisetzung der Parasiten aus den roten Blutkörperchen.
Viele Betroffene zeigen zusätzlich Muskelschmerzen, Durchfall, Übelkeit oder Erbrechen. In schweren Fällen, besonders bei Plasmodium falciparum, kann es zu Anämie, Organversagen oder Bewusstseinsstörungen kommen.
Eine Besonderheit ist die zeitversetzte Symptomatik: Nach einem Mückenstich können Tage bis Wochen vergehen, bevor erste Anzeichen auftreten. Ohne Behandlung kann die Erkrankung lebensbedrohlich werden.
Charakteristische Symptome von Dengue
Dengue-Fieber beginnt meist plötzlich mit hohem Fieber bis über 40 °C, begleitet von starken Kopf-, Muskel- und Gelenkschmerzen. Aufgrund der intensiven Glieder- und Knochenschmerzen wird es auch als Knochenbrecherfieber bezeichnet.
Typisch ist ein fleckig-roter Hautausschlag, der nach einigen Tagen auftritt. Viele Patientinnen und Patienten berichten über Augenschmerzen, Übelkeit und Appetitverlust.
In schweren Verläufen entwickelt sich ein hämorrhagisches Dengue-Fieber, bei dem Blutungen der Haut, Schleimhäute oder inneren Organe auftreten können. Dabei kann der Kreislauf versagen und ein Schocksyndrom entstehen. Das Risiko solcher Komplikationen steigt bei einer Zweitinfektion mit einem anderen Dengue-Serotyp.
Krankheitsverlauf bei Zika
Zika-Infektionen verlaufen in vielen Fällen mild oder sogar asymptomatisch. Wenn Symptome auftreten, sind sie meist leichtes Fieber, Gelenkschmerzen, Hautausschlag und Bindehautentzündung. Diese Beschwerden halten in der Regel nur wenige Tage bis eine Woche an.
Besonders auffällig ist der feinfleckige Ausschlag, der sich schnell über den Körper ausbreitet. Kopfschmerzen und ein allgemeines Krankheitsgefühl sind üblich, doch schwere Verläufe sind selten.
Ein besonderes Gesundheitsrisiko besteht bei Schwangeren, da das Virus auf den Fötus übergehen und Fehlbildungen wie Mikrozephalie verursachen kann. Neurologische Komplikationen wie das Guillain-Barré-Syndrom treten selten, aber dokumentiert auf.
Diagnoseverfahren für Malaria, Dengue und Zika
Die drei durch Mücken übertragenen Infektionskrankheiten erfordern unterschiedliche diagnostische Verfahren. Entscheidend sind Labortests zur Erregerbestimmung, die Abgrenzung zu ähnlichen tropischen Fiebererkrankungen und das rechtzeitige Erkennen schwerer Verläufe, um eine gezielte Behandlung einzuleiten.
Laboruntersuchungen und Schnelltests
Bei Malaria erfolgt der Nachweis des Plasmodium-Erregers mikroskopisch durch den Nachweis im Blutausstrich oder Blutausstrich-Dick-Tropfen-Präparat. Diese Methode liefert direkte Hinweise auf Art und Stadium der Infektion. Zusätzlich kommen schnelle Antigentests (RDTs) zum Einsatz, die das Enzym HRP-2 oder pLDH nachweisen. Sie eignen sich für den Ersteinsatz in Gebieten ohne Laborinfrastruktur.
Dengue wird über Antigen- (NS1) und Antikörpertests (IgM/IgG) diagnostiziert. Die NS1-Antigentests sind in den ersten Tagen nach Symptombeginn besonders zuverlässig, während serologische Tests Hinweise auf eine frische oder zurückliegende Infektion geben. Eine PCR-Analyse dient der genauen Virusidentifizierung.
Beim Zika-Virus erfolgt der Nachweis vor allem mittels RT-PCR aus Serum, Urin oder Speichel in der frühen Krankheitsphase. Serologische Tests sind schwieriger zu interpretieren, da Kreuzreaktionen mit Dengue-Antikörpern häufig vorkommen. In spezialisierten Laboren können Neutralisationstests diese Ergebnisse absichern.
Differentialdiagnose
Die klinischen Symptome von Malaria, Dengue und Zika ähneln sich stark. Fieber, Kopfschmerzen und Muskelschmerzen treten bei allen auf, unterscheiden sich jedoch in Ausprägung und Begleitzeichen. Ärzte müssen andere tropische Infektionen wie Chikungunya, Gelbfieber oder bakterielle Erkrankungen ausschließen.
Dengue zeigt typischerweise hohes Fieber, starke Gliederschmerzen und gelegentlich Hautausschläge. Im Gegensatz dazu verursacht Malaria häufig Fieberschübe mit Schüttelfrost und Anämie. Zika hingegen verläuft oft mild, kann jedoch Bindehautentzündung und neurologische Komplikationen wie das Guillain-Barré-Syndrom verursachen.
Eine strukturierte Anamnese – insbesondere zur Reisehistorie, Mückenexposition und Symptomdauer – ist für die Differenzierung entscheidend. Bestätigende Laborbefunde sichern die Diagnose und verhindern Fehldiagnosen, die zu Verzögerungen in der Behandlung führen könnten.
Wann medizinische Hilfe notwendig ist
Medizinische Hilfe wird immer dann notwendig, wenn Fieber nach einem Aufenthalt in tropischen oder subtropischen Regionen auftritt. Schon wenige Tage nach Symptombeginn kann sich der Zustand bei Malaria rapide verschlechtern, insbesondere bei Plasmodium falciparum. Eine frühzeitige Behandlung ist hier lebenswichtig.
Bei Verdacht auf Dengue sollten Patienten sofort untersucht werden, wenn starke Bauchschmerzen, Blutungen oder anhaltendes Erbrechen auftreten. Diese Anzeichen können auf ein schweres Krankheitsstadium hinweisen.
Infizierte mit Zika-Virus sollten ärztlichen Rat suchen, wenn sie schwanger sind oder planen, schwanger zu werden, da fetale Fehlbildungen möglich sind. In jedem Fall gilt: Wer unspezifische grippeähnliche Symptome nach einem Tropenaufenthalt entwickelt, sollte ärztliche Diagnostik veranlassen und keine Selbstmedikation durchführen.
Gefahren und Komplikationen
Die durch Mücken übertragenen Krankheiten Malaria, Dengue und Zika können bei schweren Verläufen lebensbedrohliche Komplikationen verursachen. Verlauf, Dauer und Folgeschäden hängen von Erregerart, Immunstatus und allgemeinen Gesundheitsfaktoren ab. Eine frühzeitige Diagnose verbessert die Prognose erheblich.
Schwere Verläufe und Risikofaktoren
Malaria kann sich innerhalb weniger Tage nach der Infektion zu einem medizinischen Notfall entwickeln. Besonders gefährlich ist Plasmodium falciparum, das eine zerebrale Malaria mit Krampfanfällen und Bewusstseinsstörungen auslösen kann. Ohne Behandlung führt sie häufig zu Organversagen oder Tod.
Beim Dengue-Fieber gilt die zweite Infektion als besonders riskant. Antikörper gegen einen anderen Serotyp können einen sogenannten antibody-dependent enhancement (ADE)-Effekt verursachen, der zu Dengue-Hämorrhagischem Fieber mit Blutungen, Schock und Multiorganversagen führen kann.
Die Zika-Infektion verläuft meist mild, doch in seltenen Fällen kommt es zu Guillain-Barré-Syndrom oder neurologischen Komplikationen. Menschen mit Vorerkrankungen, älteren Personen und immungeschwächten Patienten drohen schwerere Verläufe bei allen drei Krankheiten.
Langzeitfolgen bei den einzelnen Krankheiten
Nach einer Malaria kann es zu wiederkehrenden Fieberschüben kommen, insbesondere bei P. vivax und P. ovale. Diese Formen bleiben als Hypnozoiten in der Leber aktiv und führen Wochen oder Monate später zu Rückfällen. Manche Patienten berichten langanhaltende Erschöpfung oder Blutarmut.
Dengue-Fieber hinterlässt in der Regel keine bleibenden Schäden, doch nach schweren Verläufen berichten Genesene häufig über monatelange Müdigkeit, Gelenk- und Muskelschmerzen. Reinfektionen erhöhen das Risiko eines komplizierten Verlaufs deutlich.
Zika kann bei Erwachsenen in seltenen Fällen neurologische Beeinträchtigungen verursachen, die sich über Wochen erholen. Eine bleibende Schädigung ist jedoch untypisch. Dennoch bleibt die Infektion aufgrund ihrer Wirkung auf das ungeborene Kind besonders besorgniserregend.
Risiken für Schwangere und Kinder
Schwangere gehören bei allen drei Erkrankungen zur Hochrisikogruppe. Malaria in der Schwangerschaft kann zu Anämie, Frühgeburt oder Totgeburt führen, da sich Plasmodien in der Plazenta ansiedeln. Eine konsequente Prophylaxe ist hier entscheidend.
Dengue birgt für Schwangere das Risiko starker Blutungen während der Geburt. Bei Neugeborenen kann eine mütterliche Infektion zum Neonatalen Dengue führen, der besonders schwer verläuft.
Zika-Virus ist für Ungeborene besonders gefährlich. Eine Infektion während der Schwangerschaft kann Mikrozephalie und andere Fehlbildungen des zentralen Nervensystems verursachen. Daher wird Schwangeren empfohlen, Reisen in Zika-Endemiegebiete zu vermeiden.
Behandlungsmöglichkeiten und Prävention
Die Behandlung hängt von der Art der Krankheit und dem Krankheitsverlauf ab. Entscheidend sind frühzeitige Diagnosen, gezielte Medikamente und der Schutz vor Mückenstichen, um Neuinfektionen zu verhindern.
Medikamentöse Therapien
Malaria wird mit antiparasitären Medikamenten behandelt. Häufig eingesetzte Wirkstoffe sind Artemether-Lumefantrin, Atovaquon-Proguanil oder Dihydroartemisinin-Piperaquin. Die Wahl hängt vom Erregerstamm und der Resistenzlage ab. Eine frühzeitige Therapie verhindert schwere Krankheitsverläufe und Komplikationen wie Anämie oder Organversagen.
Bei Dengue-Fieber steht keine spezifische antivirale Therapie zur Verfügung. Die Behandlung konzentriert sich auf Symptomkontrolle durch Flüssigkeitszufuhr, sorgfältige Überwachung und gegebenenfalls Schmerzmittel wie Paracetamol. Medikamente mit Acetylsalicylsäure werden vermieden, da sie das Blutungsrisiko erhöhen.
Zika-Virus-Infektionen verlaufen meist mild. Die Behandlung umfasst Ruhe, Flüssigkeitszufuhr und fiebersenkende Maßnahmen. Besonderes Augenmerk gilt Schwangeren, da das Virus das ungeborene Kind schädigen kann.
| Krankheit | Art der Behandlung | Beispiele |
|---|---|---|
| Malaria | Antiparasitär | Artemether-Lumefantrin, Mefloquin |
| Dengue | Symptomatisch | Flüssigkeitstherapie, Paracetamol |
| Zika | Symptomatisch | Ruhe, Fiebersenkung |
Präventive Maßnahmen und Impfstoffe
Zu den wichtigsten Schutzmaßnahmen gehört die Mückenbekämpfung in Endemiegebieten. Das umfasst Insektizide, Larvenkontrolle und das Vermeiden von stehendem Wasser.
Impfstoffe existieren bislang nur teilweise. Für Malaria wurde in einigen Ländern der Impfstoff RTS,S/AS01 (Mosquirix) zugelassen, der insbesondere bei Kindern den Schutz verbessert. Dengue kann durch die Impfung Dengvaxia oder neuere Ansätze wie Qdenga vorbeugend behandelt werden, jedoch nur bei Personen, die bereits eine Dengue-Infektion hatten oder in Risikogebieten leben. Für Zika befindet sich kein zugelassener Impfstoff im klinischen Einsatz.
Regelmäßige Gesundheitsinformationen von Instituten wie dem RKI unterstützen Reisende bei der Einschätzung aktueller Risiken.
Individuelle Schutzkonzepte auf Reisen
Reisende sollten ihren Mückenschutz an Zielgebiet und Aufenthaltsdauer anpassen. Effektive Maßnahmen umfassen:
- Tragen von langärmeliger, heller Kleidung
- Nutzung von Repellents mit DEET oder Icaridin
- Schlaf unter moskitodichten Netzen
- Aufenthalt in klimatisierten oder geschützten Räumen
Zusätzlich kann eine Chemoprophylaxe gegen Malaria nötig sein, abhängig von Reiseziel und Dauer. Ärztliche Beratung vor Reiseantritt hilft, die passende Prophylaxe auszuwählen.
Personen mit chronischen Erkrankungen oder Schwangere sollten besondere Vorsicht walten lassen. Eine individuelle Risikoanalyse mindert die Gefahr schwerer Infektionen während und nach der Reise.
Verbreitung und aktuelle Herausforderungen
Malaria, Dengue und Zika betreffen jedes Jahr Hunderte Millionen Menschen und stellen ein wachsendes Risiko auch außerhalb tropischer Regionen dar. Klimatische Veränderungen, zunehmende Urbanisierung und internationale Reisen verändern die bisher bekannten geografischen Grenzen dieser Krankheiten.
Ausbruchsregionen im globalen Kontext
Malaria bleibt vor allem in Subsahara-Afrika endemisch, wo Plasmodium falciparum den Großteil schwerer Fälle verursacht. Auch in Teilen Südostasiens und Südamerikas treten Infektionen regelmäßig auf. Anopheles-Mücken, die den Erreger übertragen, benötigen feuchtwarme Bedingungen, wodurch saisonale Muster deutlich erkennbar sind.
Dengue-Fieber ist mittlerweile in über 100 Ländern verbreitet. Besonders betroffen sind Südostasien, Lateinamerika und zunehmend der Mittelmeerraum. Die Aedes aegypti– und Aedes albopictus-Mücken breiten sich durch Handel und Tourismus in neuen Gebieten aus. Laut aktuellen WHO-Daten verdoppelte sich die weltweite Inzidenz in den letzten zwei Jahrzehnten.
Zika-Virusinfektionen traten ursprünglich in Afrika und Asien auf, gewannen aber durch den großen Ausbruch in Südamerika 2015/2016 weltweite Aufmerksamkeit. Die gleichen Aedes-Mückenarten wie beim Dengue sind für die Übertragung verantwortlich, was das Risiko für kombinierte Ausbrüche erhöht.
Einfluss des Klimawandels auf die Ausbreitung
Steigende Temperaturen und veränderte Niederschlagsmuster verlängern die Lebenszyklen der Mücken und begünstigen deren Verbreitung. Untersuchungen zeigen, dass wärmere Sommer und mildere Winter inzwischen stabile Populationen von Aedes albopictus in Süd- und Mitteleuropa ermöglichen.
Das Robert Koch-Institut (RKI) warnt, dass zukünftig auch Anopheles-Mücken unter europäischen Bedingungen überleben könnten, wodurch lokal begrenzte Malariaübertragungen möglich werden. Dichte Städte mit stehenden Wasserquellen bieten ideale Brutbedingungen, insbesondere in Kombination mit schwacher Abwasserinfrastruktur.
Klimamodelle deuten darauf hin, dass bis 2050 die Gefahr infektiöser Mücken in bisher gemäßigten Breiten deutlich zunimmt. Die Anpassung von Überwachungssystemen und gezielte Vektorkontrolle gelten daher als zentrale Präventionsstrategien.
Forschung und Entwicklung von Gegenmaßnahmen
Im Mittelpunkt aktueller Forschung stehen neue Impfstoffe, antivirale Medikamente und genetische Methoden zur Mückenbekämpfung. Gegen Malaria existieren bereits Impfstoffe wie RTS,S/AS01 und R21/Matrix-M, deren Wirksamkeit jedoch von regionalen Bedingungen abhängt. Für Dengue wurde ein mehrwertiger Impfstoff zugelassen, doch er eignet sich nur für zuvor infizierte Personen.
Zika-Impfstoffe befinden sich weiterhin in der klinischen Entwicklung. Parallel erforschen Wissenschaftler vektorbasierte Ansätze, beispielsweise gentechnisch modifizierte Mücken, die sich nicht mehr mit dem Virus infizieren können.
Internationale Kooperationen – etwa zwischen WHO, RKI und regionalen Gesundheitsbehörden – unterstützen Surveillance-Netzwerke, um Ausbrüche frühzeitig zu erkennen und einzudämmen. Fortschritte in Diagnostik und Datenerfassung verbessern zusätzlich die Reaktionszeit und ermöglichen gezieltere Maßnahmen.